काठमाडौँ– मिर्गौलाका बिरामी श्रीमान्को डायलाइसिस गर्न पाल्पाकी ५६ वर्षीया पम्फा थापामगर गत कात्तिक ६ गते बिहानै वीर अस्पताल पुगिन्। भोलिपल्ट डायलाइसिसको मिति थियो। त्यसअघि मिर्गौलासम्बन्धी रक्तअल्पताको औषधि, इराथ्रोपोइटिन ४००० इन्टरनेसनल युनिट इन्जेक्सन (जेनेरिक नाम) दिनुपर्थ्यो। उनको श्रीमान् स्वास्थ्य बीमामा बीमित छन्। बीमाअन्तर्गत पर्ने भएकाले त्यो इन्जेक्सन अस्पतालले निःशुल्क उपलब्ध गराउँदै आएको थियो। डायलाइसिस कलंकीस्थित मनमोहन अस्पतालमा गरे पनि बीमा अन्तर्गतको औषधि वीर अस्पतालबाट उपलब्ध हुन्थ्यो।
यसपालि भने आफूसँग नभएको भन्दै अस्पतालले औषधि दिएन। निःशुल्क पाइने औषधि नै नपाएपछि बाहिरको औषधि पसलबाट १८ सय रुपैयाँ हालेर औषधि किन्नुपर्यो।
अर्को पटक फेरि औषधि नपाइने चिन्ताले पम्फा त्यसपछिका ८ दिन वीर अस्पताल धाइरहिन्। कर्मचारीसँग हारगुहार गरेपछि अर्को पटकका लागि भने औषधि हातमा पर्यो। अघिल्लो पटक औषधि किन पाइएन, अहिले कसरी पाइयो भन्ने उनले बुझेकी छैनन्।
मिर्गौलाकै बिरामी, सर्लाहीका विनोद त्रिवि शिक्षण अस्पतालमा भेटिए। शिक्षण अस्पतालबाट लामो समयदेखि माइकोफिनोट ५०० एमजी (जेनेरिक नाम) औषधि निःशुल्क पाइरहेका उनले यो औषधि निःशुल्क पाउन छाडेको एक महिना गुज्रिसकेको रहेछ। मिर्गौला बिरामीलाई अत्यावश्यक मानिने यो औषधिको बजार मूल्य महँगो छ। “डाक्टरले दैनिक एक क्याप्सुल खानुपर्छ भनेका छन्, त्यहीअनुसार तीन महिनाको औषधि लिन आएको थिएँ,” गत माघ १८ गते अस्पतालमा भेटिएका विनोदले भने, “अस्पतालले निःशुल्क औषधि दिन छाडेको एक महिना भइसक्यो भन्यो। बाहिर महँगो छ, त्यति महँगो औषधि किन्ने क्षमता मेरो छैन।” तीन महिनाको औषधि किन्न चाहिने १५ हजार ३०० रुपैयाँ नहुँदा उनी असिनपसिन देखिए।
 वीर अस्पतालको फार्मेसीमा औषधि लिन बीमितहरूको लाइन। तस्वीर : कृष्पा श्रेष्ठ/उकालो
वीर अस्पतालको फार्मेसीमा औषधि लिन बीमितहरूको लाइन। तस्वीर : कृष्पा श्रेष्ठ/उकालो
भक्तपुर अस्पतालमा क्यान्सरको उपचार गराइरहेकी ५५ वर्षीया सरिता (नाम परिवर्तित)लाई उच्च कोलेस्ट्रोल समस्या पनि छ। झापाकी सरिता उपचारकै लागि अस्पताल नजिकै डेरा लिएर बस्छिन्। स्वास्थ्य बीमा गरेदेखि अस्पतालको फार्मेसीबाट निःशुल्क औषधि पाइरहेकी उनले पछिल्लो पटक भने नियमित खाने कोलेस्ट्रोलको औषधि, रोसुभास्टाटिन ५ एमजी (जेनेरिक नाम) नै पाइनन्। कात्तिक ११ गते बीमा सूचीमा पर्ने यो औषधि अस्पतालको फार्मेसीमा नपाएपछि उनले बाहिरको औषधि पसलमा किन्नुपर्यो।
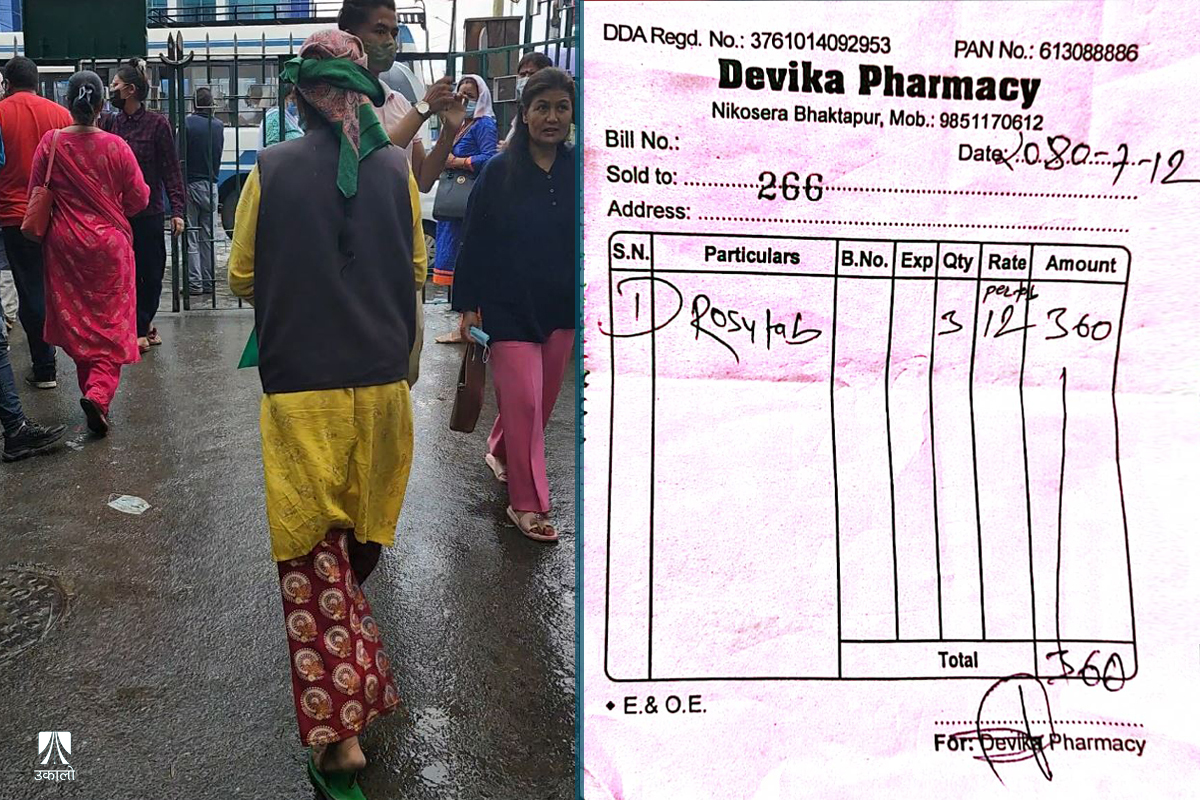 भक्तपुर अस्पतालको फार्मेसीमा नि:शुल्क औषधि नपाएरपछि सरिताले निजी फार्मेसीबाट औषधि किनेको बिल। तस्वीर : दिपा/उकालो
भक्तपुर अस्पतालको फार्मेसीमा नि:शुल्क औषधि नपाएरपछि सरिताले निजी फार्मेसीबाट औषधि किनेको बिल। तस्वीर : दिपा/उकालो
निःशुल्क औषधि पाउन छाडेपछि आफन्तसँग सापटी लिएर औषधि जोहो गरिरहेकी उनी भन्छिन्, “क्यान्सरसँगै अन्य स्वास्थ्य समस्या पनि थपिँदै छन्। बीमा गरेपछि निःशुल्क पाइरहेको औषधि अस्पतालले छैन भन्न थाल्यो, हामीलाई ठूलो आपत् परेको छ।”
भक्तपुर अस्पतालमै भेटिए, कैलाली टीकापुर–१५ का ४७ वर्षीय बलबहादुर नेपाली। एचआईभी संक्रमित बलबहादुर ज्याला मजदुरीबाट गुजारा चलाउँछन्। २०७० सालदेखि मिर्गौलामा समस्या आए पनि उपचार खर्च नभएर अस्पताल नगएका उनले पछि स्वास्थ्य बीमाबारे थाहा पाएपछि बीमा गरेका रहेछन्। तर जिल्लाको प्रथम सेवा विन्दुमा उपचार हुन नसकेपछि भक्तपुर अस्पताल आइपुगेका उनलाई चिकित्सकले माइकोफिनोट ५०० एमजी (जेनेरिक नाम) सिफारिस गरे। त्यो औषधि अस्पतालको फार्मेसीमा उपलब्ध भएन। निःशुल्क पाइने औषधि नपाएपछि रित्तै कैलाली फर्केका उनले सुनाए, “बीमा गर्दा पनि छुटमा औषधि नपाएपछि पूरै पैसा जुटाउन सकिनँ, औषधि नलिएरै फर्किएँ। गरिबलाई त बीमा गरेर पनि बाँच्न गाह्रो रहेछ।”
स्वास्थ्य बीमा बोर्डको वेबसाइटमा बीमितलाई निःशुल्क उपलब्ध हुने भनेर सूचीकृत १ हजार १३३ वटा औषधिको जेनेरिक नाम उल्लेख छ। पम्फाका श्रीमान्, विनोद, सरिता र बलबहादुर चारै जना स्वास्थ्य बीमाका लाभग्राही बीमितहरू हुन्। उनीहरूले निःशुल्क औषधिका लागि बेहोरेको भुक्तमानले बीमाको अवस्था कस्तो छ भन्ने यथार्थ देखाउँछ।
स्वास्थ्य बीमा लागू भएका सरकारी अस्पतालका फार्मेसीमध्ये अधिकांशमा बीमाबापतको औषधि नियमित रूपमा उपलब्ध नै नहुँदो रहेछ। धेरैजसो सरकारी अस्पतालका फार्मेसीले ‘औषधि छैन’ भनेर बिरामी र आफन्तलाई फर्काइदिने हुँदा विपन्न समुदायका बीमितहरूसमेत चर्को मूल्यमा बाहिरै औषधि किन्न बाध्य भइरहेका भेटिए। दैनिक अस्पताल धाउन र अस्पतालका कर्मचारीसँग हारगुहार गर्न सक्नेहरूले बेलाबेला केही औषधि निःशुल्क हात पारे पनि धेरैजसो खालि हात नै फर्कँदा रहेछन्।
हामीले वीर अस्पताल, पाटन अस्पताल, त्रिवि शिक्षण अस्पताल, शहीद धर्मभक्त राष्ट्रिय प्रत्यारोपण केन्द्र र भक्तपुर अस्पतालसमेत काठमाडौँ उपत्यकाका पाँच सेवा प्रदायक संस्थामा उपचारका लागि पुगेका २६० जना बीमितसँग कुराकानी र उनीहरूका कागजात अध्ययन गर्दा बीमितहरू बीमामा सूचीकृत औषधिसमेत महँगो मूल्य तिर्न बाध्य भइरहेका भेटिए। उपचारमा संलग्न चिकित्सक, अस्पताल प्रशासन र फार्मेसीका कर्मचारीसँग कुरा गर्दा बीमितहरू औषधिको नाममा ठगिइरहेको देखियो।
काठमाडौँ उपत्यका बाहिरका प्रायः सबैजसो प्रथम सेवा विन्दु (आधारभूत अस्पताल वा स्वास्थ्य चौकी) ले धेरैजसो उपचार आफूले गर्न नसक्ने भन्दै महँगो मूल्य पर्ने औषधिसमेत उपत्यकाका ठूला अस्पतालमा मात्र उपलब्ध हुने भनेर बीमितलाई ‘रेफर’ गरिदिँदा रहेछन्। त्यही विश्वासमा ऋण सापट गरेर राजधानी आइपुग्ने बीमितहरूले यहाँका ठूला अस्पतालमा पनि निःशुल्क औषधि पाउँदैनन्। कसैले ऋण गरेरै चर्को मूल्यमा औषधि किन्छन्, कोही त्यो पनि गर्न नसकेर रित्तो हात फर्कन्छन्। विपन्नका लागि भनेर शुरू गरिएको स्वास्थ्य बीमा कार्यक्रमको औचित्यमै प्रश्न उठाउने यो अवस्था कसका कारण निम्तिइरहेको छ त?

स्वास्थ्य बीमाको कथा
आमनेपालीलाई गुणस्तरीय स्वास्थ्य सेवाको पहुँचमा पुर्याउने भन्दै सरकारले २०७२ चैत २५ देखि परिवारमा आधारित स्वास्थ्य बीमा कार्यक्रम शुरू गरेको थियो। शुरूमा कैलालीमा लागू भएको बीमा कार्यक्रम अहिले ७७ जिल्लाका ७२५ स्थानीय तहमा बिस्तार भएको छ। बीमाअन्तर्गत पाँच जनासम्म सदस्य रहेका परिवारले तीन हजार ५०० रुपैयाँ योगदान गर्दा वार्षिक एक लाख रुपैयाँसम्मको निःशुल्क उपचार पाउँछन्। परिवारमा पाँचभन्दा धेरै सदस्य भए प्रत्येक थप सदस्य बराबर ७०० रुपैयाँ प्रिमियम तिरेमा प्रत्येक सदस्यबापत २० हजार रुपैयाँका दरले दुई लाख रुपैयाँसम्मको निःशुल्क उपचार सुविधा प्राप्त हुन्छ। बीमितहरू जिम्मेवार र सेवाप्रदायक संस्थाहरू थप व्यवस्थित बनून् भनेर २०८० माघ १ गतेबाट ‘को–पेमेन्ट’ प्रणाली लागू गरिएको छ जसअनुसार बीमितले उपचार गर्दा लागेको खर्चमध्ये (बीमाको सीमाभित्र रहेर) १० प्रतिशत रकम तत्कालै सेवा प्रदायक संस्थालाई बुझाउनुपर्छ।
बीमाको योगदान रकममा अति गरिब, एचआईभी संक्रमित, कुष्ठरोग, बहुऔषधि प्रतिरोधी क्षयरोग र अति अशक्त अपांगता भएका व्यक्तिको परिवारका लागि शतप्रतिशत र महिला स्वास्थ्य स्वयंसेविकाको परिवारलाई ५० प्रतिशत छुटको व्यवस्था छ। ७० वर्ष पुगेका ज्येष्ठ नागरिकले पनि योगदान रकममा पूर्ण छुट पाउँछन्। स्वास्थ्य बीमा परिवारमा आधारित भए पनि ज्येष्ठ नागरिकले एकल जसरी उपयोग गर्न पाउँछन्। उनीहरूले प्रतिव्यक्ति एक लाख रुपैयाँसम्मको उपचार निःशुल्क पाउने व्यवस्था छ।
बीमितहरू निःशुल्क सेवा लिन प्रथम सेवा विन्दुको रूपमा बोर्डसँग सम्झौता गरेको नजिकको कुनै पनि स्वास्थ्य संस्थामा जान सक्छन्। त्यहाँ उपचार हुन नसके चिकित्सकले आवश्यक सेवा पाउन सक्ने नजिकको स्वास्थ्य संस्थामा रेफर गर्नुपर्छ। त्यसरी रेफर भएका बिरामीले बीमा योजनाभित्र निःशुल्क पाउनुपर्ने औषधिहरू उपलब्ध नहुँदा मुख्यतः दीर्घरोगी (मधुमेह, उच्च रक्तचाप, थाइराइड, मिर्गौला फेल भएका) ठूलो मर्कामा छन्।
उनीहरूले नियमित सेवन गर्ने औषधि महँगो पर्छ। त्यसमाथि स्वास्थ्य बीमा बोर्डको निर्णय फेरिइरहन्छ। शुरूमा बीमा कार्यक्रम लागू गर्दा बीमितलाई तीन महिना पुग्ने औषधि दिइन्थ्यो। दुरूपयोग भएको भनेर गत साउनमा बोर्डले त्यसलाई एक महिनामा झार्यो। फेरि पुसबाट तीन महिनाकै औषधि दिन थालिएको छ। अब यो निर्णय फेरि कहिले फेरिन्छ भन्ने संशयमा बिरामीहरू छन्।
चिकित्सकले मधुमेहका बिरामीलाई धेरैजसो मेटफर्मिन, ग्लेमिप्राइड, एकार्बोज, सिटाग्लिप्टिन, इन्सुलिनलगायत औषधि सिफारिस गर्छन्। उच्च रक्तचापका बिरामीलाई एम्लोडिपिन, लोसार्टन तथा थाइराइडका बिरामीलाई थाइरोक्सिन, कार्विमाजोल जस्ता औषधि बढी सिफारिस हुने गरेको देखिन्छ। बीमाभित्र पर्ने यी सबै औषधि जिल्लामा उपलब्ध नहुँदा बीमित बिरामीलाई औषधिका लागि पनि काठमाडौँ आउनुपर्ने बाध्यता छ।
तर काठमाडौँमा पनि निःशुल्क पाइने यी औषधि उपलब्ध नभएको जवाफ पाउँदा उनीहरू महँगो मूल्य तिर्न बाध्य छन्। ज्येष्ठ नागरिकले समेत बीमा कार्यक्रमअन्तर्गत सूचीकृत औषधि निःशुल्क पाइरहेका छैनन्।
 वीर अस्पतालको फार्मेसीमा निःशुल्क औषधि लिन लाइनमा प्रतीक्षा गरिरहेका ज्येष्ठ नागरिकसहितका बीमितहरू। तस्वीर : कृष्पा
वीर अस्पतालको फार्मेसीमा निःशुल्क औषधि लिन लाइनमा प्रतीक्षा गरिरहेका ज्येष्ठ नागरिकसहितका बीमितहरू। तस्वीर : कृष्पा
कमजोर आर्थिक अवस्थाका बिरामीलाई स्वास्थ्य सेवाको पहुँचमा समेटेर जीवनरक्षा गर्ने भन्दै स्वास्थ्य बीमा लागू गरिएको थियो। स्वास्थ्य बीमा ऐनको प्रस्तावनामै उल्लेख छ, “गुणस्तरीय स्वास्थ्य सेवा प्राप्त गर्ने नागरिकको अधिकार संरक्षण गर्न, स्वास्थ्य बीमाद्वारा पूर्वभुक्तानीको माध्यमबाट बीमितको आर्थिक जोखिम न्यूनीकरण गर्न तथा स्वास्थ्य सेवाप्रदायकको दक्षता र जबाफदेहिता अभिवृद्धि गरी स्वास्थ्य सेवामा आमनागरिकको सहज पहुँच सुनिश्चित गर्ने सम्बन्धमा आवश्यक व्यवस्था गर्न वाञ्छनीय भएकोले नेपालको संविधानको धारा २९६ को उपधारा (१) बमोजिम व्यवस्थापिका–संसद्ले यो ऐन बनाएको छ।”
तर बीमाभित्र समेटिएका प्रायः सबै निःशुल्क औषधि किन्नुपरेपछि अनावश्यक आर्थिक भार थपिएको भन्दै बीमितहरू नै बीमा नवीकरण नगर्ने मनस्थितिमा पुग्दै छन्। यस्तो अवस्था किन आयो? हामीले काठमाडौँ उपत्यकाका प्रमुख स्वास्थ्य सेवाप्रदायक संस्थाहरूमा गरेको अध्ययनले यसपछाडिको कारण देखाउँछ। जस्तो, अधिकांश सेवाप्रदायक संस्था (अस्पताल र तिनका फार्मेसी)ले बीमितका लागि आवश्यक सबै औषधि खरिद नै नगर्दा रहेछन्। उनीहरूले बीमामा सूचीकृत औषधि खरिदलाई प्राथमिकतामै नराखेको भेटियो।
वीर अस्पतालकै उदाहरण हेरौँ। २०७५ सालबाट स्वास्थ्य बीमा लागू भएको वीर अस्पतालमा दैनिक ८०० देखि १२०० सम्म बीमित बिरामी आउँछन् जसमध्ये ठूलो संख्या देशका विभिन्न ठाउँका प्रथम सेवा विन्दुको सिफारिसमा आउनेहरूको हुन्छ। वीरमा अन्य बिरामीको चाप पनि उत्तिकै हुन्छ। तर बीमा लागू भएपछि अस्पतालले २०७८ चैत २९ गते मात्र औषधि खरिदको टेन्डर गरेको देखिन्छ। त्यसबेला बीमाका कति औषधि टेन्डरमा समेटियो भन्ने प्रश्नको उत्तर अस्पताल प्रशासनले दिएन।
अस्पतालका निर्देशक डा. सन्तोष पौडेलले पहिले ९८० र अहिले ६५४ प्रकारका औषधि बीमितलाई निःशुल्क दिइरहेको दाबी गरे। “पहिले के भयो भन्दा पनि अब बीमाभित्र पर्ने सकेसम्म सबै औषधि खरिद गर्ने तयारीमा छौँ,” उनले भने। तर अस्पताल फार्मेसीमा बुझ्दा हामीले वीर अस्पतालमा बीमितहरूले शुरूदेखि नै बढीमा ४०–५० प्रतिशत मात्र औषधि निःशुल्क पाइरहेको जानकारी पायौँ।
वीर अस्पतालले २०७९ सालमा औषधि खरिद गर्न टेन्डर नै निकालेन। दुई वर्षपछि अहिले बल्ल औषधि किन्ने सुरसार हुँदैछ। समयमै औषधि खरिद नहुनुको कारण राजनीतिक हस्तक्षेप र दाउपेचसँग पनि जोडिन्छ। किनभने स्वास्थ्यमन्त्री फेरिएपिच्छे यहाँ अस्पतालका निर्देशक, प्रशासन प्रमुखदेखि फार्मेसी इन्चार्जसम्म फेरिन्छन्। औषधि खरिद त्यसको समेत मारमा पर्छ।
२०७३ देखि स्वास्थ्य बीमा लागू भएको अर्को ठूलो अस्पताल, पाटन अस्पतालमा दैनिक ४०० हाराहारी बीमित बिरामी प्रथम सेवा विन्दुबाट सिफारिस भएर आउँछन्। अस्पतालमा नियमित बिरामीको भीड छँदैछ। अस्पतालले बीमा लागू भएयता बर्सेनि औषधि खरिद गरिरहेको, चालू आर्थिक वर्षका लागि गत कात्तिकमै टेन्डर निकालिएको जानकारी दिए पनि बीमा भित्रका औषधिको उपलब्धतामा समस्या उस्तै भेटियो।
अस्पताल प्रशासनले बीमा लागू भएयता बीमा अन्तर्गतका ६५१ प्रकारका औषधि निःशुल्क उपलब्ध गराइरहेको बताए पनि औसतमा ५० प्रतिशत औषधि मात्र बीमितले पाइरहेको देखियो। अस्पतालका कर्मचारीले उपलब्ध गराएको आँकडाले नै ५० प्रतिशत हाराहारी औषधि उपलब्ध नरहेको देखाउँछ।
अस्पतालका सामाजिक सेवा इकाई प्रमुख प्रकाश थापामगरले बीमा गरेका र नगरेका सबै बिरामीलाई मध्यनजर राखेर औषधि खरिद गर्नुपर्ने बाध्यता रहेको तर्क गरे।
महाराजगन्जस्थित त्रिवि शिक्षण अस्पतालको अवस्था यस्तै छ। २०७७ कात्तिक १ देखि बीमा लागू भएको शिक्षण अस्पतालमा प्रथम सेवा विन्दुबाट सिफारिस भएर दैनिक ४०० हाराहारी बीमित बिरामी आउँछन्। शिक्षण अस्पतालमा अरू बिरामीको भीड झन् थेगिनसक्नु हुन्छ। अस्पताल प्रशासनले बीमा लागू भएपछि आवश्यक औषधि नियमित रूपमा खरिद गरिरहेको दाबी त गर्यो, तर अस्पतालले नै हामीले मागेका सूचना उपलब्ध गराएको पत्रमा ६९५ प्रकारका औषधि मात्र बीमितलाई दिइरहेको उल्लेख छ। “बीमा बोर्डले तोकेका ११३३ प्रकारका औषधिमध्ये अस्पतालको ड्रग समितिले सूचित गरेका ६९५ प्रकारका औषधि मात्र रहेकाले तिनै औषधि मात्र अस्पतालले बीमितलाई वितरण गरेको छ,” पत्रमा लेखिएको छ।
 त्रिवि शिक्षण अस्पताल परिसर। तस्वीर : कृष्पा/उकालो
त्रिवि शिक्षण अस्पताल परिसर। तस्वीर : कृष्पा/उकालो
२०७४ भदौ १ देखि बीमा लागू भएको भक्तपुर अस्पतालमा दैनिक ३००–४०० बीमित बिरामी पुग्छन्। अस्पतालले बीमा अन्तर्गतका औषधि समयमै खरिद गरिरहेको दाबी गर्यो। तर अस्पतालबाटै हामीले प्राप्त गरेको लिखित विवरणमा भने ८००–९०० प्रकारका औषधि मात्र बीमितलाई निःशुल्क उपलब्ध गराइरहेको उल्लेख छ। सूचना अधिकारी सञ्जीव न्यौपानेले उपलब्ध गराएको पत्रमा लेखिएको छ, “अस्पतालको सेवाको प्रकृति, औषधिको माग तथा खपतको आधारमा औषधि उपलब्ध गराउने गरिएको, सबै प्रकारका औषधिको माग नहुने हुँदा ११ सय ३३ प्रकारका औषधिहरू उपलब्ध हुँदैनन्।” अस्पतालकै एक कर्मचारीले बीमाले समेटेका ५० प्रतिशतभन्दा बढी औषधि बीमितलाई दिन नसकिएको बताए।
भक्तपुरकै शहीद धर्मभक्त राष्ट्रिय प्रत्यारोपण केन्द्रमा दैनिक रूपमा आउने बीमितको आँकडा फेला परेन। २०७४ जेठमा बीमा लागू भएयता एक लाख २१ हजार ९५४ जना बीमितको उपचार गरेको अस्पतालको पत्रबाट खुल्छ। केन्द्रले बीमा लागू भएयता प्रत्येक वर्ष औषधि खरिद गरेको दाबी गरे पनि कति प्रकारका औषधि बीमितलाई निःशुल्क उपलब्ध गराइरहेको छ भन्ने जानकारी दिएन। केन्द्रमा आइपुग्ने बीमित बिरामीले भने आधाभन्दा धेरै औषधि किन्नुपरेको गुनासो गरेका छन्।
कसले रोकिरहेछ बीमितले पाउने औषधि?
बीमा बोर्डसँगको सम्झौताअनुसार बीमा लागू गरेका स्वास्थ्य संस्था (अस्पताल)ले बोर्डले तोकेको सूची र मूल्यअनुसार बीमितलाई सेवा दिनुपर्छ। त्यसको भुक्तानी बोर्डसँग लिइन्छ। सेवाप्रदायकहरू बोर्डले भुक्तानीमा विलम्ब गर्दा समयमै औषधि खरिद गर्न नसकेको दाबी गर्छन्।
बोर्डले गर्नुपर्ने भुक्तानीको अवस्था चाहिँ कस्तो छ त? वीर अस्पतालले गत असार मसान्तसम्म एक लाख ७४ हजार ७५२ वटा बीमा दाबी गरेको देखियो जसमा बोर्डबाट ११ करोड पाँच लाख ९६ हजार ५६ रुपैयाँ बीमा रकम पाउनुपर्ने दाबी गरिएको छ। त्यसमध्ये बोर्डले आठ करोड ३२ लाख ७५ हजार २३७ रुपैयाँ भुक्तानी गरिसकेको देखिन्छ। अस्पतालले गरेको नौ हजार ३८२ वटा बीमाको दुई करोड ७३ लाख २० हजार ८१९ रुपैयाँ भुक्तानीको दाबी भने बोर्डले खारेज गरिदिएको रहेछ। बोर्डले ‘बीमितलाई उपचार गराएका कागजात तथा बिल पेस नगरी दाबी मात्र गरेकाले खारेज गरिएको’ उल्लेख गरेको छ।
त्रिवि शिक्षण अस्पतालले गत असारदेखि पुस मसान्तसम्म एक लाख ३३ हजार ७३५ बीमितलाई औषधिलगायत सेवा दिँदा २५ करोड ६० लाख ९८ हजार ६५२ रुपैयाँ खर्च गरेको, त्यसमध्ये औषधिमा मात्र ११ करोड ७६ लाख ६६ हजार ९२ रुपैयाँ खर्च भएको जानकारी दिएको छ। यो सम्पूर्ण रकम बोर्डबाट भुक्तानी पाउन बाँकी रहेको अस्पतालको दाबी छ। २०७७ कात्तिक १ देखि २०८० असार मसान्तसम्म अस्पतालले ४२ करोड ७६ लाख ७६ हजार ४८७ रुपैयाँ दाबी गरेकोमा बोर्डले ३७ करोड ६६ लाख ८७ हजार १० रुपैयाँ भुक्तानी गरेको अस्पतालको विवरणले देखाउँछ।
पाटन अस्पतालले आर्थिक वर्ष २०७७/७८ देखि २०७९/८० सम्म २० हजार ३७९ जना बीमितलाई सेवा दिएबापत दाबी गरेको १३ करोड ७० लाख ९१ हजार ३११ मध्ये ७ करोड ४९ लाख २३ हजार ७६० रुपैयाँ बोर्डले उपलब्ध गराएको देखिन्छ। पाँच करोड ८२ लाख १३ हजार १८३ रुपैयाँ भने भुक्तानी पाउन बाँकी छ। चालु आर्थिक वर्षमा (साउनदेखि पुस मसान्तसम्म) ६५ हजार ८२६ जना बीमितलाई सेवा दिएबापत २४ करोड ८० लाख ८४ हजार ७५४ रुपैयाँ दाबी गरेकोमध्ये बोर्डले १३ करोड ९९ लाख ६ हजार ५५६ रुपैयाँ भुक्तानी गरेको, १० करोड ८१ लाख ७८ हजार १९८ रुपैयाँ भुक्तानी गर्न बाँकी रहेको देखिन्छ।
 भक्तपुर अस्पतालको फार्मेसीमा निःशुल्क प्राप्त हुने औषधि लिन लाइनमा रहेका बीमितहरू। तस्वीर : कृष्पा/उकालो
भक्तपुर अस्पतालको फार्मेसीमा निःशुल्क प्राप्त हुने औषधि लिन लाइनमा रहेका बीमितहरू। तस्वीर : कृष्पा/उकालो
भक्तपुर अस्पतालले पनि गत साउनयताको सात करोड रुपैयाँ बोर्डबाट भुक्तानी लिन बाँकी छ। शहीद धर्मभक्त राष्ट्रिय प्रत्यारोपण केन्द्रले गत माघ १० गतेसम्म बोर्डबाट सात करोड ८० लाख रुपैयाँ भुक्तानी लिन बाँकी रहेको जनाएको छ। त्यसमध्ये ५८ लाख रुपैयाँ त बोर्डले अस्वीकृत गरेकाले पुनः रुजु गराउन पेश गरिएको केन्द्रले जानकारी दियो।
सेवाप्रदायक (अस्पताल)हरू भुक्तानीमा ढिलाइले सेवाप्रवाहमा समस्या भएको दाबी गर्छन्। तर स्वास्थ्य बीमा बोर्डका अध्यक्ष डा. गुणराज लोहनीले भुक्तानीलाई कारण देखाएर अत्यावश्यक औषधिलगायत सेवासुविधाबाट बीमितलाई वञ्चित गर्न नमिल्ने बताए। “भुक्तानी ढिलो भयो होला, तर यहीकारण बिरामीलाई उपचारबाट वञ्चित गर्न मिल्दैन,” उनले भने, “अस्पताल र चिकित्सक संवेदनशील नबन्दा बीमितले औषधि उपचारमा ठगिएको अनुभव गरेका छन्।”
जेनेरिक नाममा डाक्टरहरूको अनौठो अरुचि
बीमितले बीमा भित्रका औषधि निःशुल्क नपाउनुको कारण अस्पतालले गर्ने खरिद या बोर्डले अस्पताललाई गर्ने भुक्तानीसित मात्र जोडिएको छैन। यसमा चिकित्सकहरूको पनि भूमिका देखिन्छ।
डेंगीको उपचार गर्न नुवाकोट जिल्ला अस्पतालको सिफारिसमा गत कात्तिक १२ गते त्रिवि शिक्षण अस्पताल महाराजगन्जमा भर्ना भएका रसुवाका सूर्यकान्त देवकोटा (४७) लाई चिकित्सकले डक्सी १०० एमजी (ब्रान्ड नाम) औषधि सिफारिस गरे। बीमामा यसलाई जेनेरिक नाममा (डक्सिसाइक्लिन भनेर) सूचीकृत गरिएको छ। अस्पताल फार्मेसीले आफूसँग यो (ब्रान्ड नामको) औषधि नभएको बताएपछि देवकोटाले औषधि पसलबाट किने। “बीमा गरेपछि औषधि निःशुल्क पाइन्छ भन्थे, मैले सबैजसो औषधि किनेर खानुपर्यो,” देवकोटा भन्छन्।
 त्रिवि शिक्षण अस्पतालमा उपचार गराउँदै गर्दाताका सूर्यकान्त देवकोटा। उनी अहिले डिस्चार्ज भइसकेका छन्। तस्वीर : दिपा/उकालो
त्रिवि शिक्षण अस्पतालमा उपचार गराउँदै गर्दाताका सूर्यकान्त देवकोटा। उनी अहिले डिस्चार्ज भइसकेका छन्। तस्वीर : दिपा/उकालो
दम बढेपछि प्रथम सेवा विन्दु, धादिङ जिल्ला अस्पतालको सिफारिसमा ७४ वर्षीय गंगाराम इटनी गत कात्तिक ११ गते शिक्षण अस्पतालमै भर्ना भए। चिकित्सकले उनका लागि ब्रान्ड नाम नै तोकेर मिटर्ड डोज इनहेलर २५० एमसीजी सेरोफ्लो सिफारिस गरे। यो औषधि सालमेटेरोल र फ्लुटिकासोन प्रोपियोनेट (जेनेरिक नाम) मिलाएर बनाइएको हो। बीमाअन्तर्गत ७२५ रुपैयाँ पर्ने औषधि अस्पतालमा नपाएपछि इटनीले बाहिर एक हजार १७२ रुपैयाँमा किन्नु पर्यो।
चिकित्सकले ब्रान्ड नामै लेखेर ‘मिटर डोज इनहेलर टायोभा’ पनि लेखिदिएका थिए। यसको जेनेरिक नाम ट्रायोट्रोपिएम ब्रोमाइड हो। यसलाई ८६२ रुपैयाँ तिर्नुपर्यो। बीमामा उपलब्ध त्यही औषधि (ट्रायोट्रोपिएम) को रोटा क्याप्सुललाई ३५० रुपैयाँ पर्छ। “त्यहाँ (धादिङमा) काठमाडौँ गए बीमा भित्रका सबै औषधि निःशुल्क पाइन्छ भनिएको थियो, यहाँ सबैजसो औषधि महँगोमा किन्नुपर्यो,” गंगारामकी छोरी पम्फाले भनिन्।
 त्रिवि शिक्षण अस्पतालमा बुवाको उपचार गराउन आएकी पम्फा र बीमाबापत निःशुल्क प्राप्त हुने औषधि निजी फार्मेसीबाट किनिएको बिल। तस्वीर : दिपा/उकालो
त्रिवि शिक्षण अस्पतालमा बुवाको उपचार गराउन आएकी पम्फा र बीमाबापत निःशुल्क प्राप्त हुने औषधि निजी फार्मेसीबाट किनिएको बिल। तस्वीर : दिपा/उकालो
दमले थलिएकी तारकेश्वर नगरपालिका–३, काठमाडौँकी होमकुमारी अर्याल (७१) गत असोज २१ गते वीर अस्पतालको आकस्मिक कक्षमा भर्ना भएकी थिइन्। चिकित्सकले क्लाभम् (ब्रान्ड नाम) लेखेर इन्जेक्सन सिफारिस गरे। यो एमोक्सिलिन र क्ल्याभुल्यानिक एसिड (जेनेरिक नाम) मिलाएर बनाइएको औषधि हो। स्वास्थ्य बीमाभित्र पर्ने यो औषधिको बीमा अन्तर्गतको मूल्य (एमोक्सिसिलिन र क्ल्याभुल्यानिक एसिडको मूल्य) १९२ रुपैयाँ छ। तर चिकित्सकको कागज हेरेर अस्पताल फार्मेसीले औषधि नभएको बतायो। अर्यालका छोरा ठाकुरप्रसादले अस्पताल बाहिरबाट १.२ ग्राम (इन्जेक्सन) को ६७५ रुपैयाँ तिरेर किने।
“अस्पतालले सस्तो औषधि दियो, महँगो औषधि बाहिर किन्नुपर्यो। बीमितको स्वास्थ्यमाथि यसरी खेलबाड हुँदो रहेछ,” ठाकुरप्रसादले भने।
 वीर अस्पतालले सस्तो औषधि दियो तर ठाकुरप्रसादले महँगो औषधि बाहिर किन्नुपर्यो। तस्वीर : दिपा/उकालो
वीर अस्पतालले सस्तो औषधि दियो तर ठाकुरप्रसादले महँगो औषधि बाहिर किन्नुपर्यो। तस्वीर : दिपा/उकालो
युरिन ब्याग झुन्ड्याएकै अवस्थामा औषधि र मेडिकल रिपोर्टले भरिएको झोला बोकेका सिद्धलेक गाउँपालिका–७, धादिङका डोलबहादुर श्रेष्ठ (७९) गत कात्तिक २ गते पाटन अस्पतालमा भेटिए। लौरोको सहारामा अस्पतालको भीड पन्छाउँदै डाक्टरसम्म पुगेका उनी मिर्गौला, मधुमेहसँगै श्वासप्रश्वासका बिरामी थिए। चिकित्सकले उनलाई एक महिनाका लागि टायोभा रोटाक्याप्स (ब्रान्ड नाम) लेखिदिए। बीमाले यो औषधिको जेनेरिक नाम (टायोट्रोपिएम ब्रोमाइड) मात्र चिन्छ। फेरि भीड पन्छाउँदै फार्मेसी अघिल्तिर एक घण्टा लाइन बसेका उनी ३५० रुपैयाँ पर्ने त्यो औषधि नपाएपछि बाहिरै ५०० रुपैयाँमा किन्न बाध्य भए।डोलबहादुरले सुनाए, “बीमा गरेर पनि औषधि किन्नुपर्दा हामी हैरान छौँ।”
औषधिको ‘ब्रान्ड नाम’ कुनै पनि औषधि उत्पादक कम्पनीले त्यो औषधिलाई आफ्नो ब्रान्डका रूपमा चिनाउने नाम हो। जबकि, ‘जेनेरिक नाम’ले त्यो औषधिमा भएको गुण, फर्मुला वा सक्रिय तत्त्वलाई बुझाउँछ, जसले यसलाई काम गर्ने बनाउँछ। जेनेरिक नामले धेरै कम्पनीबाट उत्पादित उस्तै गुण भएका औषधिलाई समेट्छ, ब्रान्ड नामले भने कुनै एउटा कम्पनीको उत्पादनलाई मात्र समेट्छ।
हामीले अस्पताल आएका बिरामीहरूका कागजात अध्ययन गर्दा धेरैजसो औषधि यसैगरी ‘ब्रान्ड नाम’मा ‘प्रेस्क्राइब’ गर्ने गरिएको भेटियो। जस्तो, नसासम्बन्धी औषधि, प्रिगावालिन ७५ र १५० एमजी बीमामा पर्ने भए पनि चिकित्सकले बीमाले नसमेट्ने ५० एमजीको औषधि सिफारिस गर्दा रहेछन्। भिटामिन बी–१२ को ‘मिथाइल कोबालामिन १५०० एमसीजी’ बीमामा पर्छ, चिकित्सकले ब्रान्ड नाम लेखेर बीमामा नपर्ने प्रिगाबालिन र मिथाइकोबालामिन मिसिएको औषधि सिफारिस गर्दा रहेछन्।
खोकीको औषधि, लेभोसेट्रिजिन ५ एमजी बीमामा पर्छ। चिकित्सकले बीमाले नचिन्ने ब्रान्ड नाम (एलसीटीजेड, लभोरेक्स, लेभोजिनलगायत) सिफारिस गरेको भेटियो। खोकीकै मोन्टेल्यूकास्ट १० एमजी बीमामा सूचीकृत भए पनि चिकित्सकले लेभोसिट्रिजिन र मोन्टेलोकास्टको मिश्रणलाई सिफारिस गरेको भेटियो। मधुमेहको औषधि, लिनागिफ्टिन ५ एमजी बीमामा पर्छ। चिकित्सकले लिनागिफ्टिन र मेटफर्मिन ५००, ८५० र १००० एमजी मिसिएको औषधि सिफारिस गर्दा बिरामीले बाहिरै किन्नुपर्छ। एक्टिरोकक्सिव ९० एमजी बीमामा परे पनि चिकित्सकले ६० एमजी सिफारिस गर्दा रहेछन्।
क्यान्सरको औषधि सिस्पलाटिन ५० एमजी बीमामा सूचीकृत छ, तर १० र १०० एमजीको औषधि बीमामा पर्दैन। चिकित्सकले बीमितलाई धेरैजसो १० र १०० एमजी सिफारिस गरिरहेको भेटियो। बाथ मुटुरोग भएकालाई दिइने बेन्जाथिन पेनिसिलिन १२ लाख युनिट बीमामा पर्छ। नेपाल हृदय रोग केन्द्रले मुटुरोगको उपचार गर्ने अस्पतालमा निःशुल्क दिन यो औषधि आफैँ खरिद गरेर पठाउँथ्यो। अहिले केन्द्रले पठाउन छाडेको छ, फार्मेसीमा नपाउँदा बीमित आफैँले किन्नुपर्छ।
चिकित्सकले जेनेरिक नभई ब्रान्ड नाम लेखेकाले फार्मेसीमा औषधि नपाएकोबारे धेरैजसो बीमित जानकार भेटिएनन्। फार्मेसीका कर्मचारीले पनि आफूकहाँ औषधि नहुनुको कारण खुलेर नबताउने, ‘यो औषधि छैन’ भनेर फर्काइदिने, कसैले सोधखोज गरे ‘हामीलाई थाह हुन्न’ भनेर उम्किने गरेको भेटियो। निःशुल्क औषधि पाइने आसमा घण्टौँ लाइन बस्ने बीमित बिरामी फार्मेसीका कर्मचारीबाट हप्कीदप्की खाएर फर्किरहेकासमेत भेटिए।
 बीमा गरेर पनि औषधि किन्नुपर्दा पाटन अस्पताल परिसरमा हैरान देखिएका डोलबहादुर। तस्वीर : दिपा/उकालो
बीमा गरेर पनि औषधि किन्नुपर्दा पाटन अस्पताल परिसरमा हैरान देखिएका डोलबहादुर। तस्वीर : दिपा/उकालो
घुँडाको उपचार गर्न दाङको प्रथम सेवा विन्दुबाट रेफर भएर गत असोज २३ गते वीर अस्पताल आइपुगेका डिलबहादुर बस्नेत (६५) ले फार्मेसीमा एक घण्टा १६ मिनेट लाइनमा उभिएपछि औषधि पाएनन्। “यो औषधि बीमामा पर्दैन र?” उनले फार्मेसीका कर्मचारीलाई सोधे। कर्मचारी उल्टै झर्किए, “सबै कुरा तपाईंलाई भनेर साध्य हुन्छ र? भीडबाट हट्नुहोस्।”
लाइनबाट चुपचाप बाहिरिएका बस्नेतले बाहिर निस्केर औषधि किने। “ठूलो अस्पताल भन्ने नाम मात्र रहेछ। न सुविधा राम्रो, न व्यवहार,” उनले दुखेसो गरे।
पित्तथैलीमा पत्थरी देखिएपछि बैतडीबाट प्राथमिक स्वास्थ्य केन्द्रको सिफारिसमा मालिका (परिवर्तित नाम) गत असोज १५ गते वीर अस्पताल पुगिन्। उनलाई चिकित्सकले औषधि लेखिदिए– भोग्ली (ब्रान्ड नाम)। यसको जेनेरिक नाम भोग्लीभोजलिन हो। औषधि लिन एक घण्टा लाइनमा उभिएपछि फार्मेसीका कर्मचारीले औषधि नभएको बताए। “यो औषधि बीमामा पर्दैन?,” उनले सोधिन्। फार्मेसीका कर्मचारीले भने, “थाहा भएन।”
“पर्छ कि पर्दैन, त्यो मात्र भनिदिनु न”, मालिकाले अनुरोध गरिन्। तर भित्रबाट उत्तर आएन। उनी मलिन अनुहार बनाएर बाहिरिइन्। “ठूलो अस्पताल भनेर गाउँबाट यहाँसम्म आएँ, उल्टै थर्काए। औषधि पनि बाहिर किन्नुपर्यो,” मालिकाले भनिन्।
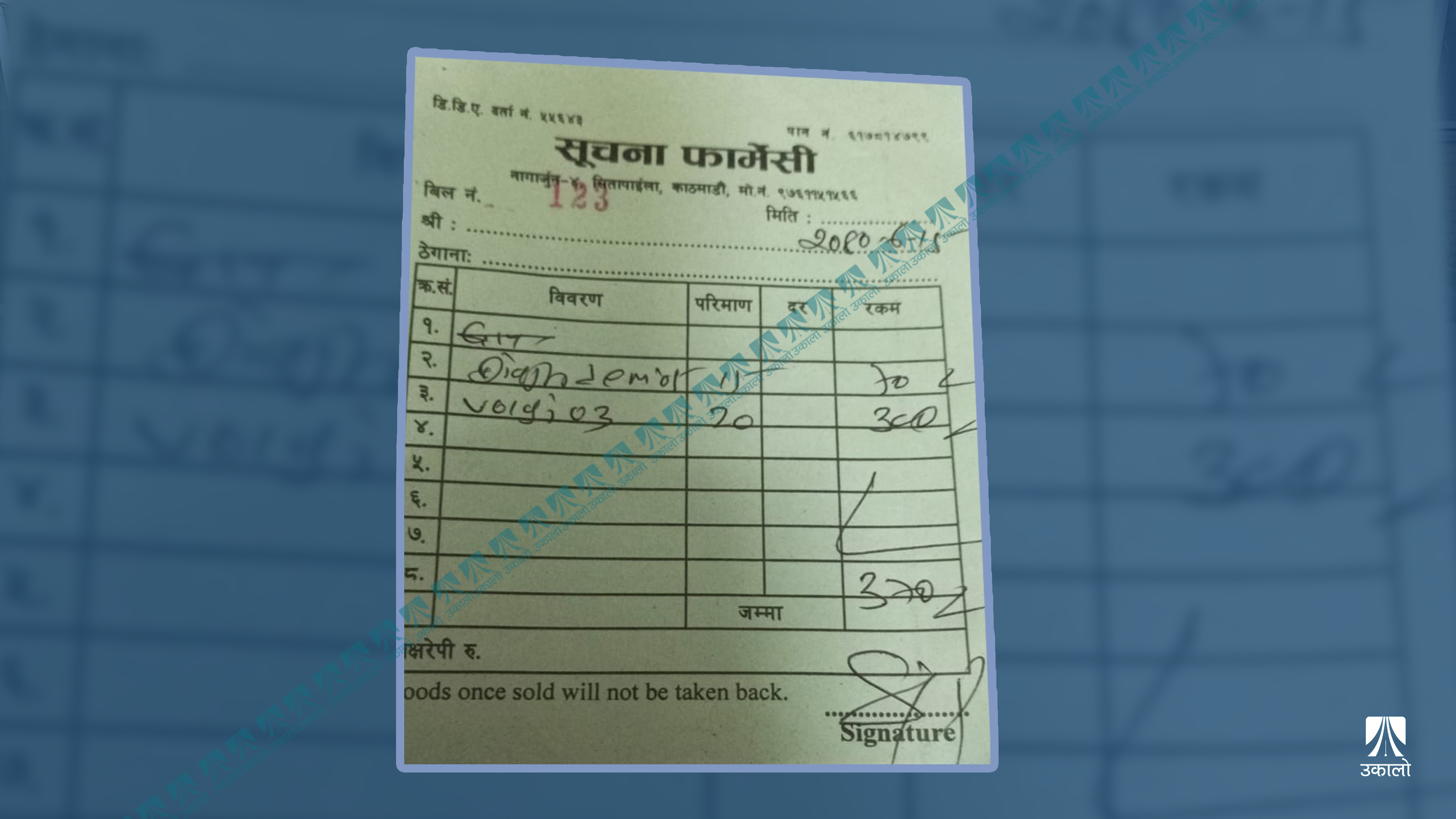 वीर अस्पतालको फार्मेसीमा औषधि नपाएपछि मालिकाले निजी फार्मेसीबाट औषधि किनेको बिल। तस्वीर : दिपा/उकालो
वीर अस्पतालको फार्मेसीमा औषधि नपाएपछि मालिकाले निजी फार्मेसीबाट औषधि किनेको बिल। तस्वीर : दिपा/उकालो
‘ब्रान्ड नाम’ मै औषधि सिफारिस किन गर्छन् डाक्टर?
स्वास्थ्य बीमाले औषधिका जेनेरिक नामलाई मात्र चिन्छ। बीमा लागू गरेका सेवाप्रदायक संस्थालाई जेनेरिक नाममै बीमितलाई औषधि सिफारिस गर्न बीमा बोर्डले पटक–पटक निर्देशन दिएको छ। २०७६ सालमा आएको स्वास्थ्य नीतिमा पनि ‘जेनेरिक प्रेस्क्रिप्सन र दक्ष प्राविधिकसहितको अस्पताल फार्मेसी सञ्चालनलाई कार्यान्वयन गरिने’ लेखिएको छ।
जनस्वास्थ्य सेवा ऐन २०७५ को दफा २९ को उपदफा १ मा उल्लेख छ, “चिकित्सक तथा स्वास्थ्यकर्मीहरूले औषधि सिफारिस गर्दा जेनेरिक नाम लेख्नु पर्नेछ।” उपदफा २ मा भने ‘उपदफा १ मा जुनसुकै कुरा लेखिए पनि गुणस्तरीय स्वदेशी उत्पादनको हकमा यो दफा प्रारम्भ भएको मितिले दुई वर्षभित्र उपदफा १ बमोजिम हुने गरी कार्य गर्नुपर्ने’ उल्लेख छ।” उपदफा ३ मा लेखिएको छ, “उपदफा १ मा जुनसुकै कुरा लेखिए पनि पेटेन्ट र नयाँ औषधिको हकमा ब्रान्ड नाममा सिफारिस गर्न बाधा पर्ने छैन।”
चिकित्सकलाई जेनेरिक नाम लेख्न अनिवार्य गर्ने ऐनको मर्म देखिन्छ। तर ऐन आएको ५ वर्ष बितिसक्दासम्म पनि दुई वर्षभित्र गर्नुपर्ने कार्य के कारणले भएन? स्वास्थ्य तथा जनसंख्या मन्त्रालयले बीमा लागू भएका सेवाप्रदायकलाई जेनेरिक नाममा औषधि सिफारिस गर्न पटक–पटक निर्देशन दिएको त देखिन्छ। तर जेनेरिक नाममा औषधि सिफारिस नगर्नेलाई के कारबाही गर्ने भन्नेबारे जनस्वास्थ्य ऐन मौन छ। स्वास्थ्य मन्त्रालय पनि त्यसमा के गर्ने भन्ने कुनै गृहकार्यमा देखिँदैन।

बरु चिकित्सकले ब्रान्ड नाममा औषधि सिफारिस गर्ने क्रम झन् बढेको छ। यस्तो किन त? हामीले काठमाडौँ उपत्यकाका ठूला अस्पतालमा कार्यरत २६ जना चिकित्सकसँग कुरा गर्दा ‘बिरामीको गुनासो र गुणस्तरीय औषधिलाई ध्यानमा राखेर त्यसो गर्ने गरिएको’ जवाफ पायौँ। उनीहरूले दुईथरी औषधि खानुभन्दा एकथरी खान सहज हुने बिरामीको इच्छाका कारण पनि त्यसो गर्नुपरेको सुनाए।
“कसले के निर्देशन दियो भन्ने अर्थ छैन, हामीले बिरामीको स्वास्थ्य अवस्था हेरेर औषधि सिफारिस गर्ने हो। जुन औषधिले समस्या समाधान हुन्छ, त्यही दिने हो,” वीर अस्पतालका एक चिकित्सकले भने।
त्रिवि शिक्षण अस्पतालका एक चिकित्सकले ब्रान्ड नाममा औषधि सिफारिस नगर्ने भनेर सरकारले बजारमा जथाभाबी खुलेका औषधि पसललाई प्रोत्साहन गरिरहेको दाबी गरे। “सरकारले पहिला औषधि पसललाई निगरानी गरोस्, हामी जेनेरिक नाममै औषधि सिफारिस गरिदिन्छौँ,” उनले भने, “हामीले ब्रान्ड नाममा सिफारिस गरेर बिरामीको जीवन बचाएका छौँ।”
पाटन अस्पतालमा कार्यरत एक चिकित्सकले ब्रान्ड नाममा औषधि सिफारिस गर्नुपर्ने आफूहरूको बाध्यता रहेको सुनाए। “हामीले बिरामी समस्या हेर्ने हो,” उनले भने।
नेपाल चिकित्सक संघ नै जेनेरिक नाममा औषधि सिफारिसविरुद्ध उभिएकाले चिकित्सकहरूलाई ब्रान्ड नाममा औषधि सिफारिस गर्न बल पुगेको देखिन्छ। नेपाल चिकित्सक संघका अध्यक्ष डा. अनिल कार्कीले बीमामा पर्ने सबै औषधिको गुणस्तर एउटै नहुने हुँदा चिकित्सकले बिरामीलाई सिफारिस गर्न नमिल्ने बताए। “त्यसले बिरामीको समस्या समाधान गरेन भने के गर्ने? त्यसको जिम्मेवारी कसले लिने?,” उनले भने, “सरकारले नै गुणस्तर नियन्त्रण गरेर सरकारीस्तरमै औषधि उत्पादन गरोस्, त्यसपछि मात्र चिकित्सकले सबै औषधि जेनेरिक नाममा सिफारिस गर्न सक्छन्।”
औषधि उत्पादक कम्पनीहरू पनि जेनेरिक नाममा औषधि उत्पादन तथा बिक्री गर्न सकिँदैन भनिरहेका छन्। नेपाल औषधि उत्पादक संघका उपाध्यक्ष सन्तोष बरालले त ब्रान्ड नाममा औषधि सिफारिस गर्नु चिकित्सकको कर्तव्य भएको तर्क गरे। “स्वास्थ्य बीमा गलत बाटोमा छ। सेवाप्रदायक संस्थाले सार्वजनिक खरिद ऐन देखाएर हामीसँग कम मूल्यमा औषधि खरिद गरिरहेका छन्,” उनले भने, “तर चिकित्सकले बिरामीका लागि आवश्यक औषधि सिफारिस गर्दा बिरामीलाई नदिने काम भइरहेको छ, यसले बिरामी मात्र नभएर हामी पनि मारमा छौँ। बिचौलिया मोटाउने काम भइरहेको छ।” बरालले चिकित्सकले सिफारिस गर्ने औषधि बीमा कार्यक्रममा समेटे मात्र अहिले देखिएको समस्या समाधान हुने बताए।
वीर अस्पतालमा कार्यरत डा. पीयूष दाहाल बिरामीको गुनासोलाई पनि ध्यान दिएर औषधि सिफारिस गर्नुपर्ने बताउँदै भन्छन्, “कुन औषधि ठिक छ या छैन भनेर हामीले निष्कर्ष निकाल्न मिल्दैन। यो काम औषधि व्यवस्था विभागले गर्ने हो।”
 वीर अस्पताल भवन परिसर। तस्वीर : कृष्पा/उकालो
वीर अस्पताल भवन परिसर। तस्वीर : कृष्पा/उकालो
वीर अस्पतालबाट निवृत्त डा. सुबोध अधिकारीले जेनेरिक नाममा औषधि सिफारिस गर्दा बीमितदेखि अन्य बिरामीसमेतलाई सहज हुने बताए। “चिकित्सकले जेनेरिक नाममा सिफारिस गरेको औषधि खाँदा बिरामीलाई असर परेको त देखिएको छैन नि,” उनले भने।
पूर्वस्वास्थ्य सचिव डा. किरण रेग्मी पनि चिकित्सकहरूले जेनेरिक नाममै औषधि सिफारिस गर्नुपर्ने बताउँछिन्। “चिकित्सकले जेनेरिक नाममै औषधि सिफारिस गर्ने हो। तर सरकारले औषधिको गुणस्तर यकिन गर्नुपर्छ,” उनले भनिन्।
जेनेरिक नाममै बिरामीलाई सहज र सुविधा हुन्छ भने चिकित्सकले किन ब्रान्ड नाममा औषधि सिफारिस गर्छन्? वीर अस्पतालमा कार्यरत एक वरिष्ठ चिकित्सकले यसमा औषधि उत्पादक कम्पनीले दिने ‘लाभ’ जोडिने बताए। “बिरामीको अवस्था हेरेर कहिलेकाहीँ ब्रान्ड नाममा औषधि सिफारिस गर्नु नराम्रो होइन, तर नियमित रूपमै गर्न थालियो,” उनले भने, “औषधि उत्पादक कम्पनीले डाक्टरहरूलाई प्रभावमा राखेका छन्। विदेश भ्रमणको टिकटदेखि गाडीसम्म, फ्रिज र टेलिभिजनदेखि वासिङ मेसिनसम्म उपहार दिन थालिएको छ। परिणाम, डाक्टरले आफ्नो लाभका लागि बिरामीमाथि आर्थिक भार थोपरिरहेछन्।”
हामीले भेटेका पाटन अस्पतालका एक चिकित्सकले त ब्रान्ड नाममा औषधि सिफारिस गर्न चिकित्सकहरूबीच अस्वस्थ प्रतिस्पर्धा नै चलेको बताए। कतिसम्म भने एउटा चिकित्सकले सिफारिस गरेको औषधि अर्को चिकित्सकले काटेर निश्चित ब्रान्डको औषधि सिफारिस गर्ने अभ्याससमेत भइरहेको छ।
एउटा उदाहरण, भक्तपुर अस्पतालमा कार्यरत एक चिकित्सकले मधुमेहका एक जना बिरामीलाई मेटफर (ब्रान्ड नाम) सिफारिस गरेका थिए। फेरि उपचारका लागि वीर अस्पताल पुगेका उनलाई वीरका चिकित्सकले अर्कै ब्रान्ड नामको औषधि ‘फरमिन’ सिफारिस गरिदिए। “पहिले खाइरहेको औषधिले राम्रै गरिरहेको थियो, यहाँ आएपछि डाक्टरले यो औषधि नखानुहोस्, मैले भनेको खानुहोस् भन्नुभयो। मसँग पहिले किनेको औषधि बाँकी थियो,” गत मंसिर १९ गते वीर अस्पतालमा भेटिएका उनले भने, “म के गर्ने, के नगर्ने तनावमा परेँ। झन् समस्या पो हुने हो कि भन्ने लागेर फरमिन नै किनेर खान थालेको छु।”
कम्पनीका प्रतिनिधिदेखि अस्पताल प्रशासनसम्म
अस्पतालहरूमा औषधि उत्पादक कम्पनीका प्रतिनिधिहरूको जतिखेरै भिडभाड हुनु नौलो होइन। पछिल्लो समय उनीहरूका कारण बिरामीको उपचारमै व्यवधान पुगिरहेको छ। चिकित्सकले बिरामीलाई दिने समय प्रायः उनीहरूले नै हडपिदिन्छन्। वीर अस्पताल त्यसको भुक्तभोगी हो।
बहिरंग कक्षमा ढुकेर बस्ने औषधि उत्पादक कम्पनीका प्रतिनिधि, एमआर (मेडिकल रिप्रिजेन्टेटिभ्स) हरूबाट हैरान बनेका वीर अस्पतालका एक चिकित्सकले उनीहरूले अनुरोध मात्र होइन, दबाब नै दिने गरेको सुनाए। “कस्तो औषधि उत्पादन भइरहेको छ भनेर हामीले पनि जानकारी लिइरहनु पर्छ। तर औषधिको जानकारी दिने बहाना बनाएर बिरामी जाँचिरहेका बेला पनि एमआरहरू जबरजस्ती कोठाभित्र पस्छन्,” उनले भने, “बिरामी जाँचिरहेका बेला हामीलाई अल्झाउँछन्। यो प्रवृत्तिविरुद्ध बोल्ने कोही छैन। प्रशासनले अस्पतालकै गेटबाट एमआरलाई भित्र छिर्न नदिनु राम्रो हुन्छ।”
प्रायः अस्पतालमा यस्तो दृश्य अहिले सामान्य बनेको छ। औषधि उत्पादकहरूको बलजफतीलाई मौन रूपमा सघाइरहेका अस्पताल प्रशासन चिकित्सकले ब्रान्ड नाममा औषधि सिफारिस गर्ने प्रवृत्तिलाई पनि उसैगरी प्रोत्साहन गरिरहेका छन्। वीर अस्पतालका निर्देशक डा. सन्तोष पौडेलले बीमितलाई जेनेरिक नाममा औषधि सिफारिस गर्न चिकित्सकलाई भने पनि कार्यान्वयन नभएको दाबी गरे।
उनको दाबीमा सुनिने जस्तै निरीहपन त्रिवि शिक्षण अस्पतालका निर्देशक डा. दिनेश काफ्लेले पनि सुनाए, “हामी चिकित्सकहरूलाई सकेसम्म जेनेरिक नाममै औषधि सिफारिस गरिदिनुहोस् भन्छौँ। तर उहाँहरू एकजुट भएर यो काम सम्भव हुँदैन भन्नुहुन्छ। कतिपय औषधिले काम पनि नगर्ने भएकाले ब्रान्ड नै खोज्नुपर्ने बाध्यता पनि छ।”
 वीर अस्पतालको फार्मेसीमा निःशुल्क औषधिका लागि लाइन बसिरहेका बीमितहरू। तस्वीर : कृष्पा/उकालो
वीर अस्पतालको फार्मेसीमा निःशुल्क औषधिका लागि लाइन बसिरहेका बीमितहरू। तस्वीर : कृष्पा/उकालो
भक्तपुर अस्पतालका सूचना अधिकारी सञ्जीव न्यौपानेले बीमाभित्र पर्ने औषधि जेनेरिक नाममा लेख्न चिकित्सकहरूलाई विभिन्न समयमा निर्देशन दिइएको बताए। शहीद धर्मभक्त राष्ट्रिय प्रत्यारोपण केन्द्रमा भने फरक देखियो। केन्द्रले हामीलाई उपलब्ध गराएको विवरणमा उल्लेख छ, “केन्द्रमा बोलपत्रबाट खरिद हुने औषधि एउटा जेनेरिकको एउटा मात्र ब्रान्डको हुने र औषधि खरिदको प्राविधिक मूल्यांकन चिकित्सकले गर्ने भएकाले सोहीअनुसार उपलब्ध औषधि बिरामीलाई दिने गरिएको छ। हालसम्म जेनेरिक नामको समस्या सम्बन्धी कुनै गुनासो प्राप्त नभएको।”
अस्पताल प्रशासनले कडाइ गरेमा चिकित्सकले बिरामीका लागि जेनेरिक नाममै औषधि सिफारिस गर्छन् भन्ने उदाहरण पाटन अस्पताल हो। अस्पतालका चिकित्सकहरूले जेनेरिक नाममा औषधि सिफारिस गरेका कारण आफूलाई समस्या परेको भन्दै अहिलेसम्म कुनै बिरामीले गुनासो नगरेको फार्मेसी प्रमुख डा. राजकुमार थापा बताउँछन्। उनी भन्छन्, “ब्रान्ड नाममा औषधि सिफारिस गर्ने हाम्रो नीति नै छैन। अस्पताल प्रशासनले नै औषधि सिफारिस गर्न चिकित्सकलाई औषधिको सूची (जेनेरिक नामको प्रेस्क्रिप्सन) दिने गरेको छ।” अस्पताल प्रशासनले कडाइ गर्दागर्दै पनि कतिपय चिकित्सकले आक्कलझुक्कल ब्रान्ड नाममा औषधि सिफारिस गरिदिने, पछिल्लो समय त्यसमा पनि निगरानी भइरहेको थापाले बताए।
यो अवस्थाले स्वास्थ्य बीमा कार्यक्रमको सफलतामा औषधिको जेनेरिक नाम कि ब्रान्ड नाम भन्ने प्रश्न जोडिएको देखाउँछ। बीमा कार्यक्रम सफल बनाउने मूलभूत जिम्मेवारीमा रहेको स्वास्थ्य तथा जनसंख्या मन्त्रालयका सचिव डा. रोशन पोखरेल भने ब्रान्ड नाममा औषधि सिफारिस गर्ने प्रवृत्ति बीमा बोर्ड या मन्त्रालयले निर्देशन दिँदैमा समाधान नहुने तर्क गर्छन्। “बीमितलाई तोकिएका सबै औषधि निःशुल्क दिन बीमा बोर्डले नै राष्ट्रिय टेन्डर गर्नुपर्छ। प्रति एकाइ मूल्य पनि तोक्नुपर्छ,” डा. पोखरेलले भने, “नत्र त कम मूल्यको औषधिलाई पनि बढी पर्न जान्छ।”
औषधि व्यवस्था विभागका महानिर्देशक नारायणप्रसाद ढकाल भने बीमा लागू गरेका सेवाप्रदायकहरूले जेनेरिक नाममै औषधि सिफारिस गर्नुपर्ने बताउँछन्। “जेनेरिक नाममा औषधि सिफारिस गर्दा असर पर्ने भए त त्यस्तो कानून नै किन बनाइन्थ्यो र,” उनले भने।
कानूनतः औषधिको जेनेरिक नाम नै सिफारिस गर्ने व्यवस्था गरिए पनि ब्रान्ड नाम सिफारिस गर्नेलाई के गर्ने भन्ने स्पष्ट कानून छैन। चिकित्सकको पेसागत मर्यादा र कामकारबाही निगरानी गर्ने नेपाल मेडिकल काउन्सिललाई ब्रान्ड नाममा औषधि सिफारिस गर्ने चिकित्सकलाई कारबाही गर्ने अख्तियारी भने छैन। नेपाल मेडिकल काउन्सिलका पूर्वरजिस्टार डा. कृष्ण अधिकारीले भने, “जनस्वास्थ्य ऐन लागू गरेमा औषधिको ब्रान्ड नाम सिफारिस बन्द हुन्छ, जेनेरिक नाम नै प्रयोगमा आउँछ। हरेक सरकारी अस्पतालले पाटन अस्पतालले झैँ औषधिको जेनेरिक नाम सिफारिसका लागि नियम बनाउन सक्नुपर्छ।”
 भक्तपुर अस्पताल र शहीद धर्मभक्त राष्ट्रिय प्रत्यारोपण केन्द्र। तस्वीर : कृष्पा/उकालो
भक्तपुर अस्पताल र शहीद धर्मभक्त राष्ट्रिय प्रत्यारोपण केन्द्र। तस्वीर : कृष्पा/उकालो
सुविधा थैलीको सकस, औषधि दिन छाड्दै अस्पताल
स्वास्थ्य बीमा कार्यक्रम शुरू भएको एक वर्षपछि बीमा बोर्डले बीमितले पाउने उपचारदेखि १ हजार १३३ प्रकारका औषधिको विवरण समेटेर ‘सुविधा थैली’ सार्वजनिक गरेको थियो। त्यसपछि बोर्डले २०७८ सालमा बीमा अन्तर्गतका ६९ प्रकारका औषधिको मूल्य हेरफेर गर्यो। त्यसयता सुविधा थैली समयसापेक्ष बनाइएको छैन।
बीमाअन्तर्गत दमको टायोटोप्रियम रोटा क्याप औषधि १५ क्याप्सुल प्रतिप्याकेट समेटिएको छ। तर अहिले २० र ३० क्याप्सुलका प्याकेट उत्पादन भइरहेका छन्। चिकित्सकले दमका बिरामीलाई टायोटोप्रियम रोटा क्याप मात्रै लेखिदिन्छन्। प्याकेटको साइज नमिलेपछि बीमितले निःशुल्क पाउँदैनन्।
बीमामा कब्जियतको मिल्कअफ म्याग्नेसिया १७० मिलिलिटर छ। अहिले २२५ मिलिलिटर उत्पादन भइरहेको छ। प्याकेट साइज परिवर्तन हुँदा बीमितले निःशुल्क पाएका छैनन्।
सानोतिनो शल्यक्रिया गर्दा लट्ठ्याउने ‘लिडोक्यान २ पर्सेन्ट’ ५० मिलिलिटर बीमामा पर्छ। तर यो औषधि ३० मिलिलिटरमा उत्पादन भइरहेको छ। बीमामा मुटुरोगको नाइट्रोग्लिसिरिन २.६ एमजी २५ ट्याब्लेट भएको बोतल पर्छ। अहिले ३० ट्याब्लेट भएको बोतल उत्पादन गर्न थालिएको छ। प्याकेट साइज परिवर्तनसँगै मूल्य पनि परिवर्तन भएको छ। बीमामा यसको २१४ रुपैयाँ पर्छ। तर बीमितले ३० ट्याब्लेटको ५०० रुपैयाँ भन्दा धेरै तिर्नुपरेको छ।
बीमामा थाइराइडको ‘थारोक्सिन सोडियम’का १२० ट्याब्लेट समावेश बोतल पर्छ। अहिले १०० ट्याब्लेट भएको बोतल उत्पादन भइरहेको छ। प्याकेट साइज नमिलेपछि त्रिवि शिक्षण अस्पतालले त यो औषधि बीमितलाई दिनै छोडेको छ। यसको १०० ट्याब्लेट २५ एमसीजीको १७५ रुपैयाँ, ५० एमसीजीको १८० रुपैयाँ, ७५ एमसीजीको १९० रुपैयाँ, १०० एमसीजीको २०० रुपैयाँ पर्छ।
यी औषधिको बजार मूल्य पनि बढ्दै गएको छ। जस्तो, ५० एमसीजीको बजार मूल्य २२० रुपैयाँभन्दा माथि पर्छ। “बोर्डलाई हामीले बजारमा आउने औषधिको मात्रा अनुसार सच्याइदिनुहोस् भन्यौँ, तर हाम्रो कुराको सुनुवाइ भएन। त्यसपछि औषधि दिन छाड्यौँ”, त्रिवि शिक्षण अस्पतालमा बीमा कार्यक्रम हेरिरहेका जीवन राजभण्डारी भन्छन्।
 ३ महिनाका लागि औषधि लेखिदिए पनि वीर अस्पतालको फार्मेसीले एक हप्ताका लागि मात्र औषधि दिएपछि निरास मिर्गौलासम्बन्धी समस्या झेलिरहेका उदयपुरका नवराज पौडेल। तस्वीर : कृष्पा/उकालो
३ महिनाका लागि औषधि लेखिदिए पनि वीर अस्पतालको फार्मेसीले एक हप्ताका लागि मात्र औषधि दिएपछि निरास मिर्गौलासम्बन्धी समस्या झेलिरहेका उदयपुरका नवराज पौडेल। तस्वीर : कृष्पा/उकालो
शिक्षण अस्पतालले बीमितलाई इन्फ्लुएन्जाको खोप पनि दिन छाडेको छ। बीमामा १ हजार २०० पर्ने इन्फ्लुएन्जा खोपको मूल्य ३ हजार ५५५ रुपैयाँ पर्छ। पाटन अस्पतालले भने १ हजार ८०० हाराहारीमा किनेर यो खोप घाटा खाएरै पनि बीमितलाई निर्धारित मूल्यमै दिइरहेको देखियो। अस्पतालका अनुसार दैनिक २०–२५ बीमितले यो खोप लगाइरहेका छन्।
कसले चलाउँछन् फार्मेसी?
स्वास्थ्य बीमाले समेटेका धेरैजसो औषधि अस्पतालका फार्मेसीमा नपाइने, बीमितहरू बाहिरै ती औषधि किन्न बाध्य हुनुका पछाडि अस्पतालका फार्मेसी कसरी सञ्चालन भइरहेका छन् भन्ने कुरा पनि जोडिन्छ। स्वास्थ्य बीमा नियमावली २०७५ को नियम २४ उपनियम १ मा उल्लेख छ, “सेवाप्रदायकले चौबीसै घण्टा औषधि उपलब्ध गराउने गरी औषधि बिक्रीवितरण कक्ष (फार्मेसी) को व्यवस्था गर्नुपर्नेछ।” त्यस्तो कक्ष नेपाल सरकारले तोकेको मापदण्डअनुरूप हुनुपर्ने उल्लेख छ।
तर सेवाप्रदायकहरूले एक त चौबीसै घण्टा सेवा उपलब्ध गराउँदैनन्। अर्को, शहीद धर्मभक्त राष्ट्रिय प्रत्यारोपण केन्द्रबाहेक काठमाडौँ उपत्यकाका सबै सेवाप्रदायकले बीमित र अन्य बिरामीका लागि एउटै फार्मेसी सञ्चालन गरिरहेका भेटिए। जनशक्ति, उपकरण र ठाउँ अभावलाई कारण देखाएर वीर अस्पतालको फार्मेसीमा बीमित र अन्य बिरामीका लागि एउटै काउन्टर सञ्चालन गरिएको छ। त्रिवि शिक्षण अस्पताल, भक्तपुर, पाटन अस्पतालमा पनि फार्मेसी एउटै छ, तर काउन्टर बेग्लै छन्।
ठूलो भीडभाडमा पालो पाउनै घण्टौँ पर्खनुपर्ने हुँदा कतिपय बीमित औषधि किन्न बाहिर जान्छन्। “कसैले आकस्मिक सेवा लिइरहेको छ भने उनीहरूका आफन्त फार्मेसीको लाइनमा बस्न सम्भव नै हुन्न। औषधि लिँदा भएको ढिलाइले बिरामीको ज्यानै जान सक्छ,” पाटन अस्पतालका एक कर्मचारीले भने, “त्यहीकारण कतिपय बिरामी बाहिर महँगो परे पनि औषधि किन्न बाध्य हुन्छन्।”
पूर्वस्वास्थ्य सचिव लक्ष्मण अर्याल अस्पताल फार्मेसी निर्देशिकाअनुसार सबै सरकारी अस्पतालले आफैँ फार्मेसी सञ्चालन गर्नुपर्ने, तर त्यसो नभएको बताउँछन्। उनले भने, “अस्पतालले आफ्नो फार्मेसी सञ्चालन नगर्दा पारदर्शिता हुँदैन। स्वार्थी समूहहरूले खेल्ने मौका पाउँछन्। बिरामी ठगिने काम हुन्छ।”
 स्वास्थ्य बीमा बोर्ड। तस्वीर : कृष्पा/उकालो
स्वास्थ्य बीमा बोर्ड। तस्वीर : कृष्पा/उकालो
नियामकहरूकै गोलमटोल कुरा
भुक्तानीलाई कारण देखाएर अत्यावश्यक औषधिलगायत सेवासुविधाबाट बीमितलाई वञ्चित गर्न नमिल्ने बताएका स्वास्थ्य बीमा बोर्डका अध्यक्ष डा. गुणराज लोहनीले अस्पताल र चिकित्सक संवेदनशील नबन्दा बीमितले औषधि उपचारमा ठगिएको अनुभव गरेको त बताए। तर त्यसको समाधान के हो भन्नेबारे स्पष्ट कुरा गर्न चाहेनन्। “हामी यो विषयमा छलफल गरिरहेका छौँ, तर निष्कर्षमा पुगेका छैनौँ,” उनले भने।
हामीसँगको कुराकानीमा ब्रान्ड नाममा औषधि सिफारिस गर्ने प्रवृत्ति बीमा बोर्ड या मन्त्रालयले निर्देशन दिँदैमा समाधान नहुने तर्क गरेका स्वास्थ्य तथा जनसंख्या मन्त्रालयका सचिव डा. रोशन पोखरेल भने त्यसको समाधानमा प्रष्ट देखिएनन्। “बीमा बोर्डले नै राष्ट्रिय रूपमा औषधि खरिद गरेर सेवा प्रदायक संस्थाहरूलाई दिएमा समस्या समाधान हुन सक्छ,” डा. पोखरेलले भने, “स्वास्थ्य मन्त्रालयले बोर्डलाई हस्तक्षेप गर्ने ठाउँ छैन, किनभने बोर्ड स्वायत्त हो।”
नेपाल मेडिकल काउन्सिलका पूर्वरजिस्टार डा. कृष्ण अधिकारीले जनस्वास्थ्य ऐन लागू गरेमा औषधिको ब्रान्ड नाम सिफारिस बन्द हुने र जेनेरिक नाम नै प्रयोगमा आउने त बताए, तर त्यो काम किन हुन सकेन भन्नेबारे प्रष्ट देखिएनन्। उनले हरेक सरकारी अस्पतालले पाटन अस्पतालले झैँ औषधिको जेनेरिक नाम सिफारिसका लागि नियम बनाउन सक्नुपर्ने तर्क गरे।
काउन्सिलका वर्तमान रजिस्ट्रार डा. सतिश देवले भने यो विषय गम्भीर भएकाले यसबारे अध्ययन गरेर मात्र योजना बनाउनु पर्ने बताए। “यो विषयमा काउन्सिलले के कति अनुगमन र निगरानी गर्न सक्छ भन्नेमा हामी छलफल गर्नेछौँ,” उनले भने, “त्यसपछि मात्र कुन निकायले के गर्ने भनेर निष्कर्ष निस्किएला।”
(यो रिपोर्ट उकालो डटकम र बारबरा फाउन्डेसनको सहकार्यमा तयार पारिएको हो।)